
КАТЕГОРИИ:
Архитектура-(3434)Астрономия-(809)Биология-(7483)Биотехнологии-(1457)Военное дело-(14632)Высокие технологии-(1363)География-(913)Геология-(1438)Государство-(451)Демография-(1065)Дом-(47672)Журналистика и СМИ-(912)Изобретательство-(14524)Иностранные языки-(4268)Информатика-(17799)Искусство-(1338)История-(13644)Компьютеры-(11121)Косметика-(55)Кулинария-(373)Культура-(8427)Лингвистика-(374)Литература-(1642)Маркетинг-(23702)Математика-(16968)Машиностроение-(1700)Медицина-(12668)Менеджмент-(24684)Механика-(15423)Науковедение-(506)Образование-(11852)Охрана труда-(3308)Педагогика-(5571)Полиграфия-(1312)Политика-(7869)Право-(5454)Приборостроение-(1369)Программирование-(2801)Производство-(97182)Промышленность-(8706)Психология-(18388)Религия-(3217)Связь-(10668)Сельское хозяйство-(299)Социология-(6455)Спорт-(42831)Строительство-(4793)Торговля-(5050)Транспорт-(2929)Туризм-(1568)Физика-(3942)Философия-(17015)Финансы-(26596)Химия-(22929)Экология-(12095)Экономика-(9961)Электроника-(8441)Электротехника-(4623)Энергетика-(12629)Юриспруденция-(1492)Ядерная техника-(1748)
Захворювання прямої кишки
|
|
|
|
Геморой (varices haemorrhoidales) у перекладі з грецької означає кровотечу (гема - кров, рео - текти). В сучасному розумінні - це варикозне розширення вен прямої кишки, в народі називається "почечуй", одне з найпоширеніших захворювань прямої кишки, що створює проблему не тільки медичну, але й соціальну. Саме захворювання не становить загрози для життя, однак може призвести до тривалої непрацездатності і інвалідності. Основною причиною геморою є клапанна недостатність венозної системи прямої кишки. Важливе значення у виникненні цього захворювання мають сидячий спосіб життя, тяжка фізична праця, вагітність, утруднене сечовипускання та інші.
Розрізняють зовнішній геморой (розширені підшкірні вени анального отвору) і внутрішній (розширені підслизові вени анального каналу). За кількістю вузлів: поодинокі, множинні. За формою: грушоподібні, кулеподібні, мішкоподібні. За клінічним перебігом: гострий і хронічний геморой, які можуть бути неускладненими і ускладненими (кровотеча, тромбоз, випадання слизової оболонки, тріщини, парапроктити та ін.).
Клінічні ознаки залежать від па- тологоанатомічних змін, ускладнень і реакції організму хворого. Захворювання розпочинається поступово. Одним із перших симптомів є відчуття свербіння у задньому проході, потім з'являється біль і вузли (рис. 256).
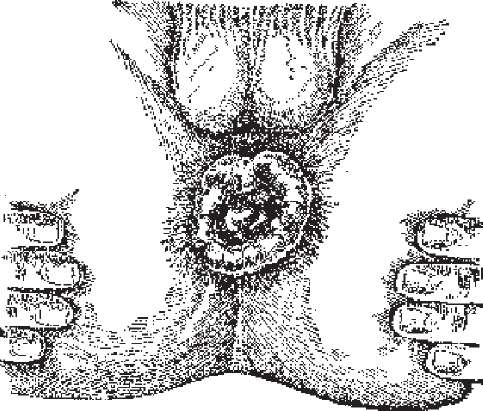 Рис. 256. Гострий геморой.
Рис. 256. Гострий геморой.
|
В міру збільшення варикозно розширених вен виникають кровотечі. Кровотеча, як правило, виникає з варикоз-
них вузлів, ерозій або може бути капілярною - зі слизової оболонки прямої кишки. Залежно від стадії розвитку захворювання, гемороїдальні вузли можуть випадати при фізичному напруженні, дефекації і самостійно вправлятися, а можуть випадати не тільки при напруженні і дефекації, а й при ходьбі або просто при вертикальному положенні хворого.
|
|
|
У гемороїдальних вузлах, які випали з ануса, нерідко розвивається тромбоз і тромбофлебіт, що супроводжується сильним болем. Хворий не може ходити, сидіти, з'являється гарячка, загальна слабість. При огляді і пальпації вузли щільні, різко болючі (рис. 257).
Діагноз геморою встановлюють, як правило, без труднощів: огляд ануса при натужуванні, пальцеве дослідження прямої кишки, дослідження прямокишковим дзеркалом (ректоскопом), в окремих випадках - ректороманоскопія, - дозволяють встановити місце знаходження вузлів, їх кількість, форму, величину (рис. 258, 259).
 Рис. 257. Пальцеве обстеження прямої кишки.
Рис. 257. Пальцеве обстеження прямої кишки.
|
 Рис. 258. Ректоскоп та ректальні дзеркала.
Рис. 258. Ректоскоп та ректальні дзеркала.
|
 Рис. 259. Ректороманоскопія.
Рис. 259. Ректороманоскопія.
|
Лікування. Протягом багатьох років загальні принципи лікування геморою не зазнавали значних змін. Неускладнені форми геморою підлягають консервативному лікуванню. Головними напрямками лікування повинні бути ліквідація запалення і регулювання стільця. Для забезпечення такого лікування проводять туалет заднього проходу за допомогою сидячих ванн зі слабким розчином марганцевокислого калію (КМп04) або дубової кори, ромашки; 2-3 рази на день
ставлять невеликі клізми з промиванням пазух заднього проходу, висхідний душ. Поряд із цим, ставлять мікроклізми з риб'ячим жиром, маслом шипшини, маззю Вишневського. Для профілактики запорів призначають спеціальну дієту: в раціон включають буряк, моркву, кефір, яблука, кисле молоко. З дієти виключають усі подразнювальні продукти: алкоголь, перець, гірчицю та ін. Призначають послаблювальні засоби: дуфалак, регулакс, смекту та ін.
Важливе значення у лікуванні хронічного геморою займає лікувальна гімнастика. Хворі інколи недооцінюють значення гімнастики і ЛФК. їм необхідно змінити спосіб життя, різко підвищити рухливість.
|
|
|
При сильному болю призначають свічки з анестезином, беладоною, "Реліф", "Деліпрокт", ультрапрокт, прокто-глівенол і ін.
Враховуючи те, що при геморої має місце порушення гемокоагуляції, в комплекс консервативного лікування необхідно включати глівенол, ескузан, трентал й ін. З фізіотерапевтичних методів лікування призначають солюкс, УВЧ, діатермію, струми Дарсонваля. Ретельне виконання вищевказаного лікування у переважної кількості хворих з неускладненим гемороєм дає хороший ефект.
Консервативному лікуванню підлягають і деякі ускладнені форми геморою (проктит, гостре запалення вузлів й ін.).
При наявності гострого тромбофлебіту хворому призначають ліжковий режим, знеболювальні засоби, антикоагулянти, гепаринову мазь, гепа- тромбін та ін. В окремих випадках проводять пресакральну новокаїнову блокаду, свинцеві примочки, компреси, теплі сидячі ванни з 5 % розчином перманганату калію, призначають детралекс. При наявності температурної реакції призначають антибіотики, сульфаніламіди.
При випаданні вузлів хворому необхідно призначити ін'єкцію (морфій, промедол), пресакральну блокаду 0,25 % розчином новокаїну і обережно вправити гемороїдальні вузли. При відсутності ефекту проводять операцію.
Проміжне місце між оперативним і консервативним лікуванням варикозного розширення вен прямої кишки займає склеротерапія і кріотерапія, електрокоагуляція і ін. її проводять у хворих з неускладненими формами геморою. Для цього використовують 50 % розчин карболової кислоти з гліцерином (10 мл), 70° спирт, 60 % розчин глюкози, варикоцид, варикозид та ін.
Оперативному лікуванню підлягають: 1) геморой, ускладнений кровотечами; 2) геморой, ускладнений випаданням слизової; 3) геморой + тріщина, яка не піддається консервативному лікуванню; 4) геморой та парапроктит. В останньому випадку спочатку необхідно ліквідувати парапроктит, а потім - геморой.
Операція з приводу геморою - одна із небагатьох операцій на прямій кишці, яку можна проводити під місцевою анестезією у вигляді пресакраль- ної новокаїнової блокади із 4-х точок. Передопераційна підготовка, крім загальноприйнятої методики, включає в себе обов'язкове призначення проносних засобів за добу до операції (ввечері і зранку - очисні клізми). Хворого вкладають на операційний стіл, як для промежинних операцій.
|
|
|
Пряму кишку обробляють антисептиками і в просвіт її вводять велику марлеву серветку, змочену антисептиком. До серветки необхідно підв'язати нитку для контролю. Для лікування геморою запропоновано багато операцій - від простого лігатурного методу, розсічення зовнішнього сфінктера, до циркулярного висічення слизової оболонки за Уайдхедом. Широко використовують метод А.В. Мар- тинова (1907): гемороїдальний вузол відтягують затискачем Люєра, навколо його шийки надсікають слизову оболонку, вузол прошивають кетгутом, перев'язують і висікають. За В.Д. Федоровим геморой- ектомію проводять за допомогою затискачів Люєра і Більрота, після висікання вузлів зашивають слизову оболонку. За методикою Міллігана-Моргана видаляють тільки три вузли на 3-7-11 год, місце видалення зашивають (рис. 260).
Після операції в пряму кишку вводять спеціальну еластичну трубку діаметром 1,5-2 см, призначають протизапальні і знеболювальні засоби.
У післяопераційний період хворому призначають дієту з малим вмістом клітковини. Після акту дефекації хворий приймає сидячу ванну з перманганатом калію (рожевого кольору) або содовим розчином (30-40 г на ванну).
 б
Рис. 260. Операція при геморої (за Мілліганом-Морганом: а - початок операції; б - кінець.
б
Рис. 260. Операція при геморої (за Мілліганом-Морганом: а - початок операції; б - кінець.
|
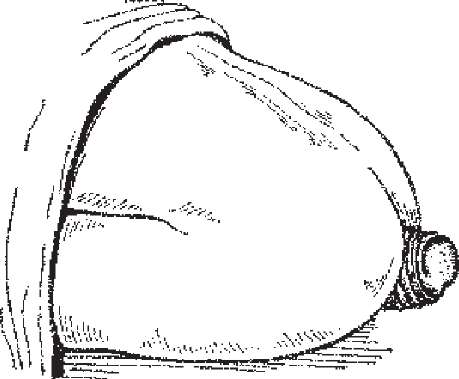 Рис. 261. Випадання прямої кишки.
Рис. 261. Випадання прямої кишки.
|
Випадання прямої кишки ^relapsus recti). Під випаданням прямої кишки слід розуміти вихід стінки прямої кишки з заднього проходу. Розрізняють випадання слизової оболонки нижнього відділу прямої кишки і випадання всіх шарів стінки (рис. 261). Випаданню кишки сприяють часті потуги при запорах, сечовипусканні, довготривалі проноси, геморой, особливо при виході внутрішніх вузлів, які тягнуть за собою слизову оболонку. В основі
випадання стінок прямої кишки, як правило, лежить розслаблення її сфінктерів і м'язової діафрагми таза.
|
|
|
Клінічні ознаки. Випадання слизової оболонки може бути частковим і повним. У деяких випадках спостерігають випадання і слизової анального каналу, тоді стає видимий безпосередній перехід шкіри в слизову оболонку.
На початку захворювання, коли розслаблення сфінктерів ще є незначним, слизова оболонка, яка випадає під час дефекації або напруження може самостійно або за допомогою хворого вправитися. Але з втратою тонусу сфінктерів випадання кишки відбувається при будь-якому напруженні, навіть при ходьбі і в стоячому положенні; а воно супроводжується нетриманням газів, калу. Випадання прямої кишки може бути різної величини і різних її відділів. Розрізняють: 1) приховане випадання прямої кишки (ргоіарзиз recti oculta); 2) випадіння тазового відділу кишки (ргоіарзиз recti); 3) випадання тазового і промежинного відділів (ргоіарзиз recti et ani); 4) випадання слизової заднього проходу (ргоіарзиз ani).
Випадання стінок прямої кишки може бути різної довжини і викликати різні ускладнення: 1) защемлення стінки кишки; 2) розрив; 3) запалення; 4) кишкову непрохідність; 5) переродження в пухлину.
За клінічним перебігом випадання прямої кишки поділяється на 4 стадії (за Б.Р. Брайцевим):
1. Кишка випадає тільки під час дефекації і самостійно вправляється.
2. Кишка випадає після дефекації і потребує додаткового вправлення.
3. Кишка випадає при найменшому фізичному навантаженні, але втримується після вправлення.
4. Кишка випадає при вертикальному положенні хворого і після вправлення.
У 3-4 стадії хворі повністю втрачають працездатність, страждають, не
можуть з'явитися в громадських місцях через нетримання газів і калу.
Встановити діагноз випадання прямої кишки неважко. Скарги, огляд, пальцеве дослідження хворого навпочіпки дає можливість своєчасно виявити захворювання. Обов'язковою умовою при дослідженні таких хворих є виконання ректороманоскопії.
Лікування може бути консервативним і оперативним. Консервативне лікування передбачає нормалізацію стільця і укріплення тазового дна. Однак воно не завжди є успішним і застосовується в основному у дітей до п'яти років.
Гостре випадання прямої кишки необхідно вправити після введення знеболювальних і спазмолітиків: долонею руки натискують на вершину конуса прямої кишки, що випала. Після вправлення хворому призначають ліжковий режим, дієту, масляні клізми.
Усі оперативні втручання повинні бути спрямовані на підшивання і фіксацію прямої кишки. Для підшивання кишки переважно використовують крижову кістку, матку, сечовий міхур та ін.
Серед оперативних методів лікування використовують: спосіб Вернейль- Маршана - після резекції куприка накладать ряд паралельних швів на задню стінку кишки, яку фіксують до крижової кістки; операція Зереніна-Кюммеля - колопексія до передньої черевної стінки або передньої зв'язки хребта в ділянці крижового ложа, при максимальному підійманні прямої кишки доверху.
Укріплення замикального апарату прямої кишки можна здійснювати за допомогою срібного дроту, що вводять навколо сфінктера; шовкової лігатури; фасціальної або шкірної смужки.
Тріщини заднього проходу (Пззига ani) займають третє місце після коліту і геморою (11,7 %). Виникають переважно у жінок. Як правило, локалізуються на задній стінці кишки, нижче морганієвих складок (пазух), рідше (10 %) - стереду. Причина - запори, твердий кал, звужене анальне кільце.
Клінічні ознаки. Захворювання розпочинаються з простого розриву слизової оболонки і кровотечі, потім відбувається її інфікування і формується тріщина, до якої приєднується рефлекторний спазм анального сфінктера. Хвороба характеризується сильним болем з іррадіацією в поперек, сідниці, сечовий міхур.
Встановлення діагнозу тріщини заднього проходу в основному грунтується на візуальному і пальпаторному дослідженні прямої кишки, наявності частих кровотеч, болючому акті дефекації.
Лікування. Методом вибору лікування хворих з тріщинами заднього проходу є консервативне лікування. Перш за все санацію тріщин необхідно розпочинати з призначення дієти і регуляції у хворих стільця (дуфалак, регулакс, сірчанокисла магнезія, і ін.). Хворим призначають сидячі теплі ванни з калію перманганатом, ромашкою, дубовою корою. Добрий ефект можна отримати від пресакральних новокаїнових блокад, введення спирт-новокаїну під дно тріщини. Для цього на відстані 1 см від тріщини роблять прокол, кінець голки доводять до середини тріщини глибиною 0,7-1,0 см, спочатку вводять 5 мл 0,5 % розчину новокаїну і, не виймаючи голку, - 1 мл 70° спирту, можна вводити гідрокортизон. При цьому стілець треба виключити за допомогою очисної клізми, після акту дефекації необхідно проводити гігієнічні теплі ванни з КМп04. При відсутності ефекту виконують операцію Рекам'є (розтягнення сфінктера і висікання тріщин).
Сверблячка заднього проходу (ргигіїиз ani) - до цих пір не вирішено, чи це симптом, чи захворювання. По суті - це нейродерміт, пов'язаний із розладами чутливої сфери нервової системи.
Клінічні ознаки. Розрізняють первинну - ідіопатичну сверблячку і вторинну як результат постійного подразнення шкіри ануса виділеннями з кишки. Вона може проявлятися у вигляді вологої і сухої форми. Хронічні форми сверблячки тривають багато років. Діагноз сверблячки встановлюють на підставі суб'єктивного відчуття хворого і огляду анальної ділянки.
Лікування в основному спрямоване на ліквідацію негативних факторів, проведення гігієнічних заходів, регуляцію дієти (забороняють приймати ал
коголь, копчені й гострі продукти). Місцево призначають мазі (5 % цинкова, 5-10 % дерматолова, 1-2 % саліцилова кислоти, ментолова, гідрокортизонова), присипки, примочки. Підшкірно можна вводити суміш з 0,05 метиленової синьки, 0,5 новокаїну, 24 мл дистильованої води, 2 мл 96° спирту + 10 крапель адреналіну (А.Н. Рижих, 1988).
В окремих випадках проводять операцію Бола - напівовальні розрізи з обох боків анального отвору з пересіканням усіх нервових закінчень.
Гострий парапроктит (paraproctitis acuta). Порівняно з іншими гнійними процесами, парапроктит має дві особливості: 1) запалення швидко призводить до гнійно-некротичного руйнування тканин; 2) перехід у хронічну форму і утворення нориць.
Основними причинами парапроктиту є інфікування (стрептокок, кишкова паличка та ін.), пошкодження слизової оболонки або наявність інших запальних захворювань - метастатична форма.
Головною причиною гострого парапроктиту є гнійне запалення анальних залоз, які відкриваються у задньопрохідні пазухи. Чоловіки хворіють у 2 рази частіше від жінок.
За локалізацією розрізняють: 1. Підшкірні гнійники. 2. Підслизові. 3. Сід- нично-прямокишкові. 4. Тазово-прямокишкові (рис. 262).
Клінічні ознаки. Захворювання розпочинається гостро і розвивається дуже швидко з підвищенням температури тіла до 38-39 °С, розвитком інтоксикації. У хворого виникає різкий біль у ділянці заднього проходу, який інколи супроводжується те- незмами (позивом на дефекацію). При об'єктивному обстеженні виявляють припухлість, гіперемію, болючість при пальпації. При пальцевому дослідженні виявляють ущільнення на певній ділянці, виникає біль при натискуванні на уражену стінку прямої кишки. При сформованих гнійниках у центрі ущільнення виникає флуктуація.
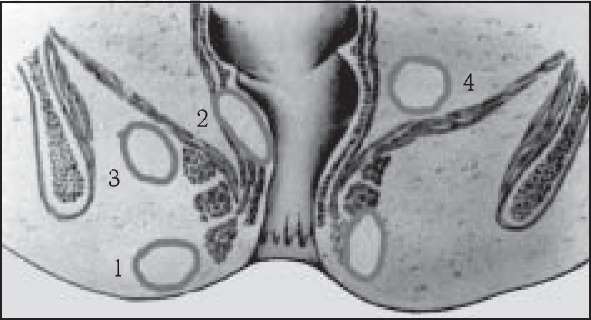 Рис. 262. Схема розташування параректальних гнійників.
Рис. 262. Схема розташування параректальних гнійників.
|
Лікування - оперативне (ліки і фізичні процедури не ефективні!) - це розділ невідкладної хірургії, нехтування операцією є дуже небезпечним і розглядається як велика тактична помилка. Хворі на гострий парапроктит повинні лікуватись тільки в стаціонарі. Перед операцією їм необхідно очистити пряму кишку розчином фурациліну 1:5 000 і добре помити промежину. Оперувати слід тільки під загальним наркозом. Операція полягає у виконанні овальних розрізів навколо прямої кишки, широкому розкритті гнійної порожнини, звільненні її від гною, проведенні ретельної ревізії та дренування
гнійника. Якщо під час операції виявлено зв'язок гнійника з просвітом прямої кишки, необхідно розтягнути сфінктер і в кишку ввести тампон з маззю Виш- невського або дві трубки для промивання. При цьому потрібно домогтися загоєння рани від дна. Якщо гострий парапроктит не закінчується одужанням, він переходить в хронічну стадію з формуванням нориць різної локалізації (рис. 263).
Епітеліальні куприкові ходи виникають на II—III місяці внутрішньоутробного розвитку внаслідок неповної редукції надхребтової групи м'язів хвоста. За ступенем розвитку їх можна розділити на: ямки, або воронкоподібні заглиблення, поодинокі або множинні ходи, які можуть проникати в куприковий канал і навіть сполучатися зі спинним мозком. Усі ці форми розташовуються позаду від куприка в підшкірній клітковині і відкриваються поодинокими або множинними ходами. Переважно проявляються у віці 18-30 років. У куприкових ходах часто можуть рости волосинки, скупчуватися виділення сальних і потових залоз.
За морфологічним складом розрізняють: 1) епітеліальні куприкові ходи; 2) пресакральні пухлини; 3) хвостоподібні придатки.
Клінічні ознаки. Приводом звертання хворого за медичною допомогою є формування гнійного процесу, який виникає при закупоренні епітеліальних ходів. Сформований гнійник після його самостійного розкриття, як правило, ускладнюється гнійною норицею, яка формується по середній лінії міжсідничного заглиблення, над куприком, навколо заднього проходу, в 34 см від анального кільця. Діагноз встановлюють візуально, підтверджують за допомогою фістулографії.
Лікування. Хворим проводять санацію нориці, для цього використовують антисептики, припікання міцним розчином КМп04, 5 % розчином йоду. При відсутності ефекту від консервативного лікування виконують операцію. У дітей видалення патологічного утвору рекомендують проводити у віці після року. Наявність абсцесу, флегмони є показанням до їх негайного розкриття. Найраціональнішою є операція в стадії затихання гнійного процесу. У цих випадках проводять висікання епітеліальних куприкових ходів.
 Рис. 263. Хворий С. 42 р. Параректальні нориці.
Рис. 263. Хворий С. 42 р. Параректальні нориці.
|
Доброякісні пухлини прямої кишки становлять 50-70 % усіх пухлин прямої кишки. Трапляються у 2,5-7,5 % усіх хворих з патологією прямої кишки. Розрізняють епітеліальні пухлини (поліпи), ворсинчасті і пухлини неепітеліального походження (лейоміоми, ліпоми, фіброми, судинні пухлини та ін.).
Клінічні ознаки залежать від величини, розташування і ускладнень пухлини. Доброякісні пухлини проявляються неприємним відчуттям стороннього тіла, порушеннями акту дефекації, інколи виникають тенезми. Низько розташовані пухлини на тонкій ніжці можуть випадати через задній прохід, викликати кровотечі. Діагноз встановлюють на основі пальцевого дослідження, ректоскопії і ректороманоскопії, при високо розміщених пухлинах - за допомогою колоноскопії.
Лікування. Доброякісні пухлини прямої кишки підлягають оперативному лікуванню. Поодинокі високо розташовані пухлини видаляють за допомогою ректороманоскопа. При низько розташованих пухлинах можливе їх трансанальне висічення. При множинних і високо розташованих пухлинах проводять резекцію відповідної ділянки кишки.
Рак прямої кишки трапляється досить часто, займає третє місце (80 %) серед усіх ракових захворювань кишечника і п'яте місце - серед інших локалізацій. Основною причиною ракових уражень у 50-70 % хворих є переродження доброякісних пухлин та різні запальні захворювання. Переважно уражається середньоампулярний відділ прямої кишки (70-88 %). Рак ампули і проксимального відділу прямої кишки, як правило, є аденокарциномою або скіром, інколи викликає циркулярне звуження прямої кишки. Рак анального відділу трапляється рідше і походить з епітелію (плоскоклітинний рак). За характером росту розрізняють екзофітну, ендофітну, змішану форму раку.
Розрізняють чотири стадії ракового процесу: 1) TjN0M - пухлина до 3 см (не більше '/3 кишки); 2) T2N0M0 - пухлина проростає до половини околу, проростає через усю стінку, при пальпації зміщується; 3) T3N1M0 - пухлина циркулярно охоплює кишку, проростає через всю стінку, є метастази в регіонарні лімфатичні вузли; 4) T4Nj 3Mj - велика пухлина, проростає в сусідні органи, визначаються метастази у сусідніх органах.
Особливістю раку прямої кишки є те, що він розвивається поступово і пізно дає метастази. Метастазування, як правило, відбувається за ходом лімфатичних колекторів, розміщених вздовж судин брижі. З верхньої частини кишки метастазування відбувається за ходом верхньої гемороїдальної вени і артерії. З нижніх відділів метастазування йде в пахові лімфатичні вузли і по системі середньої, нижньої ректальної вени і артерії. Віддалене метастазування відбувається, як правило, в печінку, може бути в яєчники (метастази Крукенберга).
Клінічні ознаки залежать від локалізації, характеру, росту і наявності запального перипроцесу. Рак верхнього відділу частіше ускладнюється стено- зуванням кишки і кишковою непрохідністю, середнього відділу - кровотечами, нижнього - утрудненим актом дефекації. Переважно виникає дискомфорт, відчуття незавершеності акту дефекації. Проростання високо розташованих пухлин прямої кишки в тонкий кишечник може супроводжуватись проносом, кишковою непрохідністю, в сечовий міхур - порушенням сечовипускання. Слід пам'ятати, що рак прямої кишки відноситься до візуальних форм раку, які повинні своєчасно діагностуватись. Проте у 25 % хворих трапляються
запущені форми раку. Більшість з них лікувались з приводу різних запальних захворювань прямої кишки. Для встановлення діагнозу важливе значення мають: 1) пальцеве дослідження прямої кишки, яке повинно проводитись при всіх найменших скаргах хворого; 2) ректороманоскопія; 3) рентгенографія (ангіографія, лімфографія); 4) біопсія і гістологічне дослідження. При підозрі на ракове ураження необхідно проводити гістологічне дослідження.
Лікування. Вибором методу лікування є операція. Якщо пухлина знаходиться у верхньому відділі, проводять резекцію прямої кишки з накладанням анастомозу "кінець у кінець". При наявності раку ампулярного відділу
кишки проводять резекцію верхньої третини ампули або ампутацію кишки зі збереженням сфінктера і зведенням сигмоподібної кишки для анастомозу. Рак, який розміщується в ділянці ануса і в 5-6 см над ним, вимагає екстирпації прямої кишки з клітковиною і лімфатичними вузлами, кінець сигмоподібної кишки виводять у ліву здухвинну ділянку (операція Кеню-Маелса) (рис. 264).
У запущених випадках раку прямої кишки, ускладненого кишковою непрохідністю, проводять операцію Гартмана (видалення пухлини і накладання кінцевої сигмостоми). При наявності метастазів, коли радикальне хірургічне лікування провести неможливо, накладають протиприродний задній прохід (anus preternaturalis) - виводять назовні відрізок сигмоподібної кишки в лівій здухвинній ділянці. В окремих випадках проводять рентгенотерапію і хіміотерапію. Ці методи лікування сповільнюють ріст ракової пухлини. Тривалість життя хворого при паліативному лікуванні - 2-3 роки. Без операції хворі гинуть від низької кишкової непрохідності.
|
|
|
|
|
Дата добавления: 2014-11-18; Просмотров: 7483; Нарушение авторских прав?; Мы поможем в написании вашей работы!